İdrar Yolu Enfeksiyonları:
Patogenez
Mikroorganizmalar üriner sisteme sıklıkla assendan yolla ulaşmakta daha az sıklıkla S. aureus, Candida, M. tuberculosis'te olduğu gibi hematojen veya lenfatik yolla da ulaşabilmektedir. Enfeksiyona yol açmada önemli faktörler mikroorganizmanın virülansı, vajinal ve üroepitelyal hücrelere artmış adherans ve kolonizasyon, mikroorganizmanın kapsül antijeni, pili, fimbria, hemolizin, serum bakterisidal aktivitesine direnç olarak belirlenmiştir.
Bunun aksine idrar akımı, mukozanın antibakteriyel özellikleri, Tamm-Horsfall proteini, idrarın asiditesi, yüksek osmolalitesi ile erkeklerde prostat salgısı koruyucu etki göstermektedir. Kadınlarda üretranın daha kısa olması, perineal yakınlık enfeksiyonu ve kolonizasyonu kolaylaştırmaktadır.
Klinik
İdrar yolu enfeksiyonlarının sınıflamasında üst ve alt üriner sistem enfeksiyonları, semptomatik ve asemptomatik üriner enfeksiyonlar gibi çeşitli tanımlar yer almıştır. Klinikte asemptomatik bakteriüriden, semptomatik komplike ve komplike olmayan pyelonefrite, tekrarlayan enfeksiyonlara değişen birçok tablo şeklinde görülebilirler.
Semptomatik idrar yolu enfeksiyonları: Komplike olmayan sistit, kadınlarda komplike olmayan pyelonefrit, kadın ve erkeklerde komplike idrar yolu enfeksiyonudur.
Komplike olmayan sistit en sık rastlanan formunu oluşturur, hastada dizüri, pollaküri, idrara sıkışma hissi gibi semptomlar bulunur. Fizik muayenede suprapubik hassasiyet saptanır. Ateş saptanmaz, ancak hastaların %30 kadarında böbrek tutulumu da olabilir. Yaşlılarda üriner sistem enfeksiyonu asemptomatik seyredebilir.
Komplike olmayan pyelonefritte titreme ile yükselen ateş, bel ağrısı, böğür ağrısı, bulantı, kusma şikayetlerine dizüri, pollaküri de eklenebilir ya da son iki bulgunun saptanması koşul değildir. Fizik muayenede kostovertebral açı hassasiyeti bulunur. Hastada lökositoz, sedimantasyon ve CRP yüksekliği saptanır.
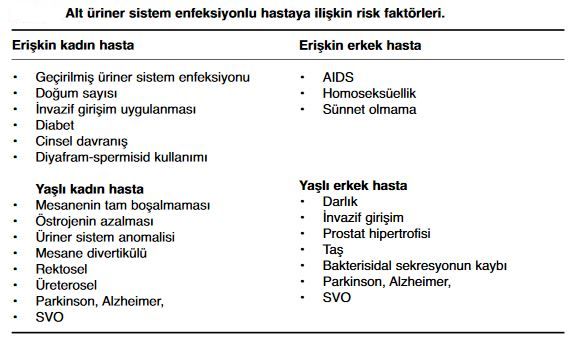
Komplike idrar yolu enfeksiyonu, altta yatan ve enfeksiyonu kolaylaştıran ya da tekrarlamasına neden olan yapısal, fonksiyonel ya da anatomik bozukluklar; stentler, taşlar, üriner sisteme uygulanan girişimler, tümörler, nörolojik bozukluklar nedenleri ile gelişir.
Komplike eden durumlar böbrek fonksiyon bozuklukları, pre, intra ve post re- nal nefropatiler, (akut ve kronik böbrek yetmezlikleri, kalp yetmezliği gibi), immuniteyi etkileyen eşlik eden diabetes mellitus, kanser, AIDS, karaciğer yetersizliği gibi hastalıklar olarak gösterilmiştir. Erkeklerde bir kez bile pyelonefrit geçirilse komplike olarak düşünülmeli ve kolaylaştırıcı faktörler araştırılmalıdır.
Asemptomatik bakteriüri şikayeti olmayan hastada birbirini takip eden ve en az 24 saat ara ile alınan 2 idrar kültüründe 105 koloni/mL aynı bakterinin üremesidir. Kadınlarda genç yaşlarda oran %3 , erkeklerde %0.1 gibi düşük iken; 65 yaş üzerinde hastalarda %10 ve üzerindeki oranlara çıkar. Komplike olmayan bakteriüride asemptomatik enfeksiyonların tedavi edilmesi yerini daha virülan bakterilere bırakabileceğinden risk grubu dışında tedavi önerilmez. Asemptomatik bakteriüri gebelerde, ürolojik girişim yapılacak hastada, böbrek transplant hastalarında tedavi edilmelidir. Diabeti olan hastalarda asemptomatik bakteriürinin tedavisinde netlik olmamakla birlikte tedavi etme yönünde eğilim mevcuttur.
Asemptomatik kandidüride risk faktörleri düzeltilmelidir. Antibiyotik kullanımı var ise antibiyotiğin kesilmesi, hasta diabetik ise diabetin kontrol altına alınması, kateter mevcutsa çıkarılması önerilir. Hasta nötropenikse, invazif girişim yapılacaksa flukonazol kullanımı önerilir.
Tekrarlayan idrar yolu enfeksiyonları
Relaps ve reenfeksiyon olarak ayrılabilir. Relaps idrar yolu enfeksiyonu geçiren kişide ilk 2 hafta içerinde aynı bakterinin aynı suşu ile enfeksiyon gelişmesidir. Re-enfeksiyon ise ilk 6 ay içerisinde farklı bir bakteri ile ya da aynı bakterinin farklı bir suşu ile enfeksiyon görülmesidir.
Tekrarlayan idrar yolu enfeksiyonlarında risk faktörleri son 1 ay içerisinde cinsel temas sıklığı ya da yeni bir partner, spermisidlerin son bir yıl içinde kullanımı, ilk ÜSE geçirme yaşının 15 yaş altında olması, annede ÜSE hikayesinin olması olarak bildirilmiştir. Menapoz sonrası dönemde kadınlarda östrojen eksikliği, laktobasillerin vajen florasından kaybına neden olmakta E. coli kolonizasyonu kolaylaşmaktadır. Tekrarlayan sistitlerde idrar kültürü önerilir.
Tanı
Üriner sistem enfeksiyonu tanısında idrar incelemesi önemlidir. Normalde idrar sterildir. İdrarda bakteri bulunması bakteriüri, lökosit varlığı piyüri olarak adlandırılır. İdrar örneğinin uygun bir şekilde alınmasına dikkat edilmelidir. Özellikle kadınlarda su ile temizlik yapılmalı, silinme önden arkaya doğru yapılmalıdır. İlk idrar dışarı atıldıktan sonra orta akım idrarı örneği alınır. İdrar santrifüj edilerek ya da edilmeden incelenebilir. İdrar yolu enfeksiyonu bulguları olan hastada santrifüj edilmemiş idrarın mikroskopun 40'lık büyütmesinde lam lamel arası incelemede her sahada 1 ve üzerinde lökosit görülmesi ya da kamara ile sayımda milimetreküpte 10 lökosit saptanması idrar yolu enfeksiyonu lehine değerlendirilir. 2000 devirde 5 dakika süre ile santrifüj edilen idrarın 40x büyütme ile incelemesinde her sahada 5-10 lökosit saptanması da bir diğer tanı yöntemidir. Lökosit esteraz pozitifliği de tanıda yardımcıdır.
Santrifüj edilmemiş idrarın gram boyalı preparatında bakteri görülmesi tek bir bakteri varlığı kültürde 105 koloni mikroorganizma üreyeceğine işaret eder.
Sistitten sorumlu olan mikroorganizmaların spektrumu sınırlı olduğundan kadınlarda akut basit sistitte idrar kültürü yapmaya gerek yoktur.
Üst üriner sistem enfeksiyonunun kesin tanısı idrar kültüründe etken mikroorganizmanın üremesi iledir. İdrar örneği orta akım idrarı, ya da suprapubik ya da kateter ile alınır. Örnek alırken sabah ilk idrarının alınmasına, ya da miksiyondan sonra mümkünse 4 saat beklemiş idrar örneği almaya dikkat edilmelidir. Örnek vermeden önce dilüe olmaya neden olacağı için bol sıvı içilmemelidir. Kültürde iki ve daha fazla mikroorganizmanın üremesi kontaminasyon lehine yorumlanabilir. Enfeksiyon bulguları olan bir hastanın idrar kültüründe saf koloni olarak 104 koloni ve üzerinde üreme olması ÜSE lehine yorumlanır. Semptomu olan ve piyürisi saptanan hastada daha az sayıda (1000 koloni altında) bakteri üremesi ya da hiç üreme olmaması steril pyüri olarak adlandırılır. Bu durumda idrar yolu tüberkülozu, Chlamydia trachomatis, Mycoplasma hominis üretritleri ve herpes vaginitleri gibi diğer bazı etkenler düşünülmelidir.
Akut pyelonefrit gelişen ve hastaneye yatan hastalarda kan kültürü de alınmalıdır. Pyelonefriti olan hastalarda lökositoz, sedimantasyon ve CRP yüksekliği ile idrarda lökosit silendiri saptanmaktadır.
Görüntüleme yöntemleri komplike ÜSE düşünülen, yapısal anomaliden şüphe edilen durumlarda ve tekrarlayan enfeksiyonlarda önerilir. Direkt grafide üriner sistem taşları gösterilebilir. Apse ve diğer patolojilerin saptanması için USG veya batın CT çekilebilir.
Tedavi
ÜSE'larında tedavinin amaçları; tedaviye etkin ve hızlı yanıt oluşması tedavi edilen hastalarda nüksün önlenmesi ile mikroorganizmalarda antimikrobiyallere karşı hızla artan direncin önlenmesidir. Tedavi seçiminde üriner sistem enfeksiyonunun tipinin belirlenmesi önemlidir. Tedavi seçimi başlangıçta ampiriktir. Hastada komplike eden faktörlerin varlığı, antimikrobiyal direnç paterni de göz önüne alınarak tedavi planlanmalıdır. Seçilecek antibiyotiğin idrarda aktif olması, renal parankim, mesanede yeterli idrar konsantrasyonuna ulaşması ve konsantrasyonun uzun sürmesi, olası etken mikroorganizmalara etkili olması, üropatojenlerde direncin prevalansı, bakterisid etkili olma, hasta uyumu, antibiyotiğin dışkı ve vajen florasına etkileri, olası yan etkileri ile maliyet göz önüne alınmalıdır. Antibiyotikler barsak ve perine florasını bozmamalıdır. Üse tedavisinde bir diğer önemli nokta yaşlılarda bakteriyel eradikasyon oranının gençlerden düşük bulunmasıdır.
İdrar yolu enfeksiyonlarında en çok kullanılan ilaçlar TM-SMZ ile kinolonlardır. Üçüncü kuşak sefalosporinlerden seftriakson, sefotaksim, ayrıca aminoglikozidlerden gentamisin parenteral yolla, sefiksim de oral yolla tedavide önerilir. Ancak betalaktamların dışkı ve vajinal floraya da yan etkileri olması kullanımlarını sınırlayabilir. Tedavi verilirken antimikrobiyallere ülke, bölge direncinin bilinmesi önemlidir. Ülkemizde 1999 yılında yapılan çok merkezli çalışmada E. coli suşlarında direnç TM-SMZ'a %22 oranında, siprofloksasine %7 oranlarında belirlenmiştir. Diğer çalışmalarda TM-SMZ direncini %40-50 oranlarında bulan çalışmalar da vardır.
Akut komplike olmayan bakteriyel sistit
Akut sistitli kadınlarda idrar kültürü yapılmadan kısa süreli ampirik antibiyotik tedavisi verilir. TM-SMZ ile 3 günlük tedavi akut sistit olgularında standart tedavi olarak bildirilmiştir (Kanıt düzeyi A-I). TM-SMZ, ofloksasin, tek başına trimetoprim etkileri benzer bulunmuştur (A-I). Norfloksasin, siprofloksasin, gibi diğer kinolonlar muhtemelen benzer etkiye sahiptir (Kanıt A-II). Nitrofurantoin benzer etkiyi
göstermekle birlikte eradikasyonda diğer antimikrobiyallere oranla düşük etkiye sahiptir. 3 günlük tedavide eradikasyonda etkisi TM-SMZ den düşük bulunmuştur. Bir çalışmada nitrofurantoinin 7 güne kadar devam edilmesi önerilmiştir. İdrar konsantrasyonu yüksektir, ancak yüksek serum konsantrasyonuna ulaşmadığından pyelonefrit tedavisinde önerilmez.
Fosfomisin de akut komplike olmayan sistit tedavisinde onaylanmıştır. Ancak tek doz fosfomisinle yan etki oranı yüksek bulunmuştur. Ayrıca tek doz 3 g tedavi bakteriyi eradike etmede ofloksasinden daha az etkili bulunmuştur.
Toplumda TMP-SMZ direncinin %20 üzerinde olduğu durumlarda bu antibiyotiğin ampirik tedavide seçilmemesi önerilir. Ayrıca 3 günlük tedavide beta laktamlar diğer tedavilerden daha az etkili bildirilmiştir (E-I).
Menapoz öncesi dönemde cinsel aktif kadında sistit varlığında tedavi süresi 3 gündür. Gebe ve yaşlı hastada, diabetik hastada, diyafram kullanıyor ise, ÜSE için yakın zamanda antibiyotik kullanımında, genitoüriner sistemde fonksiyonel ya da anatomik anomali durumunda, ürolojik girişim yapılması durumunda komplike sistit olarak kabul edilmelidir. Bu durumda antibiyoterapinin 7 güne sürmesi planlanmalıdır. Gebelerde diğer ilaçların yan etkileri nedeni ile betalaktam grubu antibiyotik seçilmelidir.
Akut pyelonefrit
Genç, sağlıklı, gebe olmayan kadın hastada akut pyelonefrit tablosunda 14 gün antimikrobiyal tedavi uygundur (A-I), hafif veya orta şiddetli olguda güçlü antimikrobiyaller ile 7 güne kadar tedavi yeterli olabilir (B-I). Hafif şiddetli olguda oral kinolonla (A-II) veya duyarlı olduğu biliniyor ise TM-SMZ (B-II) ile tedavi uygulanabilir Eğer gram pozitifler etyolojide düşünülüyor ise amoksisilin ya da amoksisi- lin/klavulanat tek başına kullanılabilir (B-III).
Şiddetli enfeksiyonu olan vakalar hastaneye yatırılmalı ve şiddetli veya komplike pyelonefriti olanlarda parenteral tedavi başlanmalıdır (A-II). Hastanın semptomlarının düzelmesi, ateşin düşmesi durumunda 48- 72 saat sonra oral tedaviye geçilir. Tedavi komplike olmayanlarda 10- 14 gün, komplike olanlarda 14 gün önerilir.
Tedavide parenteral kinolon,veya aminoglikozid ampisilinle birlikte ya da değil, veya 3. kuşak sefalosporin önerilir (B-III). Eğer ön planda gram pozitif koklar düşünülür ise ampisilin/sulbaktam tek başına ya da aminoglikozidle kombine önerilir (B-III).
Pyelonefriti olan hastada ampirik başlanan tedavide idrar kültür sonuçlarına göre uygun düzenleme yapılabilir. Tedavi seçiminde üropatojenlerin toplumdaki antibiyotik duyarlılığı hakkında bilgi sahibi olunmalıdır. ÜSE'nda özellikle beta laktam ve trimetoprim-sulfametaksazole karşı bilinen direncin yanısıra kinolonlara da giderek artan direnç gözlenmektedir. Kinolonlar tedavide ilk seçenek olmakla birlikte kinolon direnci yönünden hastalar yakından izlenmelidir. Arslan ve ark.nın çok merkezli ÜSE çalışmasında komplike olmayan olgularda kinolon direni %17 olarak bildirilmiştir. ÜSE tedavisinde kullanılan kinolonlar en sık siprofloksasin, diğerleri ofloksasin, norfloksasin (oral yolla ve komplike olmayan ÜSE tedavisinde), enoksasin, levofloksasindir. Ayrıca ampisilinle karşılaştırmada ampisilin direnci daha yüksek ve nüks oranları ampisilinle daha fazladır. Bunun bir nedeni beta laktamlar hızla atılır ve idrarda önemli konsantrasyonda oldukları süre kısadır. İlave olarak vajen ve perianal kolonik floradan gram negatif çomakları temizlemede relatif olarak etkin değildir ve bu nedenle relaps sıktır.
ÜSE tedavisinde bir diğer önemli nokta yaşlılarda bakteriyel eradikasyon oranı gençlerden düşük bulunmuştur.
Tekrarlayan idrar yolu enfeksiyonu
Tekrarlayan idrar yolu enfeksiyonlarının tedavisinde yılda 3 ve üzerinde enfeksiyonu olan hastalarda sürekli her gün ya da haftada 3 kez en az 6 ay süre düşük doz antibiyotik profilaksisi ile önerilir. Bu amaçla TMP-SMZ, trimetoprim, nitrofurantoin, norfloksasin kullanımı önerilmektedir. Günde tek doz 50-100mg nitrofurantoin veya TM-SMZ 150-200mg yatmadan önce önerilebilir. Düşük doz profilaksi sık tekrarlayan, tanımlanmış, tedavi komplikasyonu olmayan hastalarda yapılır.
Kadın hastalarda şikayetlerinin cinsel temasla ilgisi sorgulanmalı, ilişkisi var ise tek doz postkoital profilaksi önerilmelidir.
Yılda 2 kez ve altında enfeksiyonu olan hastalarda yukarıdaki antibiyotiklerin birisini 3 gün süre ile kullanması önerilir.
Özel grupta üriner sistem enfeksiyonları
Gebelerde üriner sistem enfeksiyonları Gebelik döneminde üriner sistem enfeksiyonların tanısı ve tedavisi önemlidir. Düşük doğum ağırlıklı bebek ve erken doğuma yol açabilmektedir. Gebelerde hormonal etkiler dolayısı ile büyüyen uterusun mesaneye basısından dolayı ÜSE ları
kolaylaşır. Üreterlerin peristaltizmi azalır, mesane kapasitesi değişir, bakteriyel ko- lonizasyon kolaylaşır. Asemptomatik enfeksiyonu olan gebelerin yaklaşık %25inde semptomatik ÜSE ortaya çıkar. Doğum sayısının fazlalığı, diabet mellitus, ileri yaşta gebelik, önceki ÜSE ları, anatomik ve fonksiyonel bozukluklar riski arttırır. Etken mikroorganizmalar normal konakta enfeksiyonla benzerdir. E. coli en sıktır, diğer gram negatif bakteriler ve enterokoklar da saptanır. Gebelerde önemli bir bakteri grubu B grubu streptokoklardır.
Gebelik döneminde asemptomatik bakteriürinin saptanması ve tedavisi önemlidir. İdrar kültürü gebelerde ilk başvuru sırasında mutlaka yapılmalı, daha sonraki takiplerinde ve üçüncü trimestirde tekrarlanmalıdır. Gebelerde tedavide ilaç seçimi bebeğin de etkilenmesi nedeni ile önemlidir. Amoksisilin, amoksisilin/klavulanik asid, sefalosporinler güvenle kullanılabilir iken; aminoglikozidler işitme siniri üzerine etkisi, kino- lonlar kıkırdak gelişimine etkileri nedenleri ile tüm gebelik süresince, TM-SMZ ise nöral tüp gelişimini engelleyebileceği için ilk trimestirde ve kern ikterus riski nedenleri ile üçüncü trimestirde kullanılmamalıdır. Nitrofurantoin yeni doğanlarda hemoliz ve G6P-dehidrogenaz eksikliğine neden olur.
Tedavi süresi sistitte ve asemptomatik bakteriüride 7 gün iken, akut pyelonefritte 10-14 gün kadardır. Bakteriyemi varlığında tedavi parenteral önerilir, hafif şiddetli enfeksiyonda oral tedavi önerilecektir. Tedavi sonrası eradikasyonu göstermek için 1-2 hafta içerisinde idrar kültürü alınmalıdır.
Nötropenik hastalarda üriner sistem enfeksiyonları
Nötropenik hastalarda ÜSE insidansı kateter uygulaması gibi uygulanan invazif girişimler nedeni ile artar. Üstelik bu hastalarda dizüri gibi tipik semptomlar ve piyüri görülmeyebilir. Nötropenik hastada asemptomatik ve semptomatik tüm ÜSE ları tedavi edilmelidir.
Renal transplant alıcılarında üriner sistem enfeksiyonları.
Transplant hastalarında ortaya çıkan bakteremilerin önemli bölümünü ÜSE ları oluşturur. Hastalarda ÜSE belirti ve bulgularına rastlanır. Enfeksiyonun ortaya çıkış zamanı önemlidir. Erken dönemde kolaylaştırıcı faktörler kateter uygulaması ve kalış süresi, immunsupresif tedavidir. İlk 3 ayda ortaya çıkan ÜSE'nda tedavi süresi bakteremi ile seyretmesi, pyelonefrit gelişmesi, relaps oranın yüksekliği gibi nedenlerden 6 haftaya kadar uzatılmalıdır. Sonraki enfeksiyonlarda ise 2 hafta tedavi süresi yeterlidir. Relapsa neden olan durumlar mesane işlev bozukluğu, taş, strüktür, anastomoz yerinde sorun olabilir.
Renal transplant hastalarında önemli bir etken de mantarlardır. Kandida enfeksiyonlarında vezikoüreteral alanda mantar topları gelişebilir. Kandidüriler asemptomatik olsa bile tedavi edilmelidir. Ancak diğer bakteriyel etkenlerin neden olduğu asemptomatik enfeksiyonların tedavi edilmesi invazif girişim yapılması dışında tedavi önerilmemiştir.
Transplantasyon sonrası 1 yıl süreli TM-SMZ kullanımının maliyet etkin olduğu bildirilmiştir. Önceden sık ÜSE geçiren, yüksek doz kortikosteroid, siklofosfamid tedavisi alan, ya da diabetik hasta gibi yüksek riskli hastalarda süresiz profilaksi uygulanması önerilmiştir.
Üriner Sistem Enfeksiyonlarından Korunma
- Asemptomatik bakteriüride belirlenmiş risk grubu dışında tedavi yapılmaması,
- Komplike olmayan ÜSE'nda uygun antibiyotikle kısa süreli tedavi,
- Komplike olmayan tekrarlayan ÜSE'nda düşük doz profilaksi ve yeni aşıların geliştirilmesi.
Bağışıklama için 2 farklı ajan vardır. Uro-Vaxom® oral yolla ve Strovac® i.m olarak mevcuttur. Her 2 ajan da komplike olmayan tekrarlayan ÜSE ları için kullanılır. Uro-Vaxom® 18 üropatojenik E. coli suşu için koruyuculuk sağlar. Plasebo ile karşılaştırmada üstünlüğü saptanmakla birlikte antibiyotiklerle karşılaştırmalı çalışma yoktur.
Strovac üropatojenik E. coli, P. mirabilis, M. morganii, K. pneumoniae ve E. faecalis den elde edilen tam hücre bakteriyel ekstraktır. Plasebo ile karşılaştırmada etkili bulunmakla birlikte daha fazla çalışmaya ihtiyaç bulunmaktadır.
Sonuç olarak, ÜSE larının kısa sürede tanımlanması, uygun antimikrobiyallerle yeterli süre ve dozda tedavi başlanması, üropatojenlere karşı direncin sürekli izlenmesi önemlidir. Risk gruplarındaki hastanın yakından izlenmesi, hastaneye yatış kriterlerinin belirlenmesi, nükslerin önlenmesi esastır.

 İdrar Yolu Enfeksiyonu
İdrar Yolu Enfeksiyonu

