Böbrek Hastalıkları
İnsan vücudunun arıtma tesisi olan böreklerin parankiminde veya diğer oluşumlarında meydana gelen problemler bütün vücut sistemlerini etkiler. Bu sistemlerin başında kardiyovasküler sistem gelmektedir.
Dolaşımda bulunan kanın hacim, viskozite, içersindeki uyarı ve hormonal faktörleri etkileyen eloktrolitlerin farklılıkları organizmanın bütün yaşamsal fonksiyonlarını bozabilir.
Akut Böbrek Yetmezliği (ABY)
Glomerüler filtrasyonun saatler veya günler içerisinde azalarak üre ve kreatinin gibi nitrojen artık ürünlerin birikmesi (azotemi) ile ortaya çıkan durumdur. Mortalite (ölüm) oranı yüksektir. Yoğun bakım ünitelerinde %25-30 oranında ortaya çıkabilmektedir.
Etyoloji
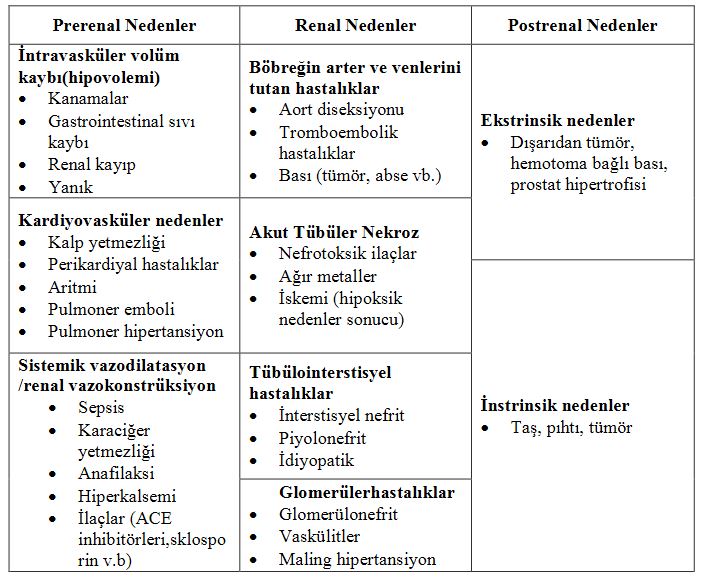
Akut böbrek yetmezliği sebepleri prerenal renal (intrinsik renal) ve postrenal
olarak 3 (üç) bölümde incelenir.
- Prerenal nedenler; en çok görülen ABY nedenlerdir. Böbreklerde yapısal hasar yoktur. Renal perfüzyon bozulmuştur. Prerenal nedenler devam ederse renal yetmezlik ortaya çıkar.
- Renal nedenler; tüm ABY vakalarının %30-35’ni oluşturur. Cerrahi ve yoğun bakım servislerinde sık karşılaşılan ABY nedenleri arasındadır. İskemik ve toksik etkiler sonucu renal harabiyet meydana gelmesi, ABY’ nin nedeni olmaktadır.
- Renal ve Postrenal nedenler, tüm üriner sistem obstrüksiyolarına bağlı nedenlerdir.
 Belirti ve bulgular
Belirti ve bulgular
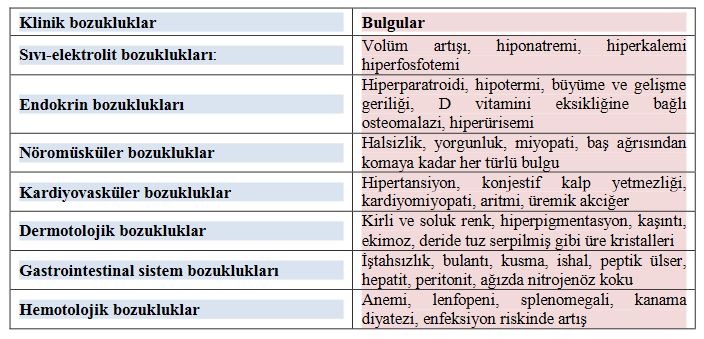
Oligüri ABY’nin ilk bulgusudur. Artmış üre (BUN) ve kreatinin (Azotemi) görülür. Hacim kaybına bağlı nedenlerin varlığında ortastatik hipotansiyon, taşikardi; glomerülonefrit varlığında ise hipertansiyon görülür. Hastada; bulantı, kusma, halsizlik, iştahsızlık, gibi üremik belirtiler ortaya çıkabilir. Ayrıca, hastalığın dönemine bağlı olarak sıvı-elektrolit değişiklikleri gözlenir. Bunlar, hipovolemi, hipervolemi, hiponatremi, hiperkalemi gibi değişikliklerdir.
Tanı
Tanı koymada hastanın öyküsü, fizik inceleme, eski tarihli böbrek fonksiyon testleri ve görüntüleme yöntemlerinin sonuçları, idrar analizi idrar miktarı, renal yetmezlik indeksleri, radyolojik yöntemler ve böbrek biyopsisi kullanılır.
Tedavi
Morbiditesi ve mortalitesi oldukça yüksek olan ABY tedavisinde ilk amaç, sorunun önlenmesi ve dönüşü mümkün olan faktörlerin düzeltimesidir.
Prerenal nedenlerin hızla düzeltilmesi, volüm açığının yerine konulması, nefrotoksik ilaçlardan kaçınılması enfeksiyonların ve kardiyovasküler komplikasyonların erken tanı ve tedavisinin yapılması gereklidir.
ABY gelişen durumda; diyet, diyaliz ve koservatif (içe dönük-bulguların düzeltilmesine komplikasyonları önlemeye yönelik, koruycu) tedavi uygulanır.
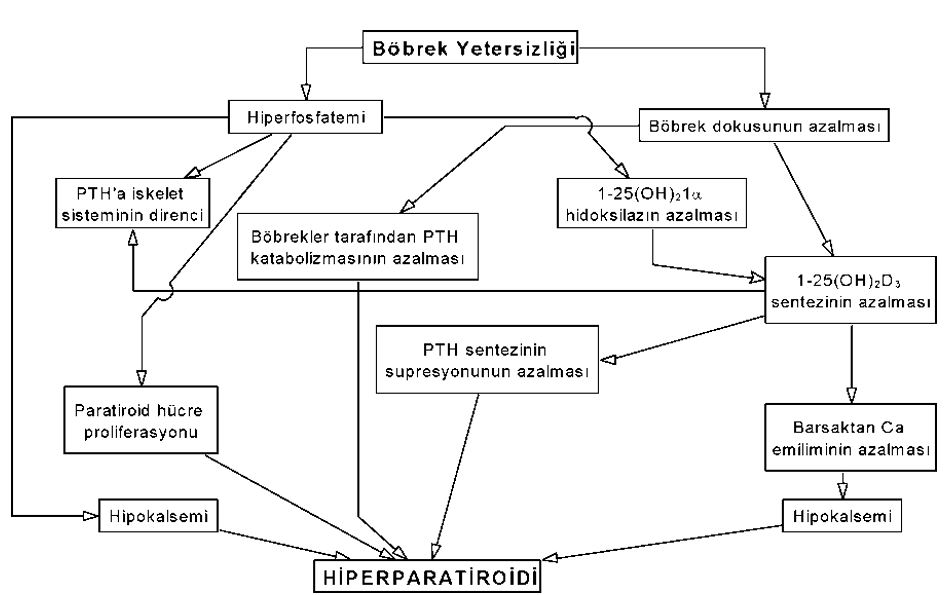
Kronik Böbrek Yetmezliği (KBY)
Böbrek fonksiyonlarının uzun süreli ve geri dönüşümsüz olarak bozulmasıdır. Glomerüler filtrasyon değerinde azalma sonucunda böbreğin sıvı dengesini düzenleme ve metebolik endokrin fonksiyonlarında bozulma vardır. Bu bozulmanın tümüne birden üremik sendrom denir.
Etyoloji
Sıklık sırasına göre KBY’nin nedenleri;
- Diabetik nefropati (diabetus mellitus),
- Hipertansiyon-maling hipertansiyon,
- Glomerülonefrit,
- Böbreğin kistik, konjenital hastalıkları,
- Ürolojik hastalıklar (üriner taş hastalığı tümör, enfeksiyon dahil),
- Kronik piyelonefrit.
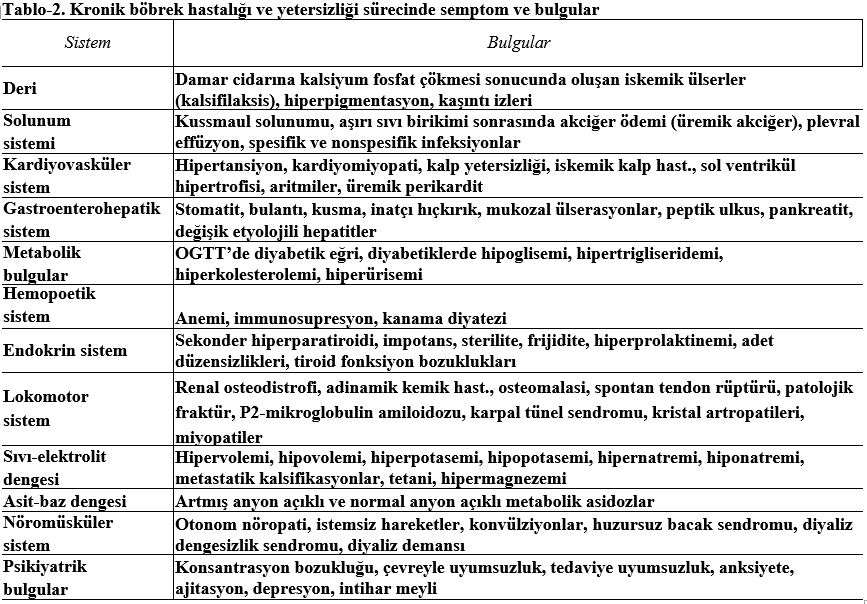
Belirti ve Bulgular
Hastaların klinik belirti ve bulguları, böbrek yetmezliğinin derecesi ve gelişim hızına göre değişir. KBY’nin başlangıç belirtileri noktüri ve anemiye bağlı halsizliktir.
Üremik sendromda genellikle ortaya çıkan klinik bozukluklar ve bulgular aşağıdaki tabloda sınıflanmıştır. Dikkatlice inceleyiniz.
Tanı
Tanıda önemli olan KBY ‘nin ABY’den ayrılmasıdır. Ayırıcı en önemli tanı radyolojik olarak böbrek boyutlarının normalden küçük olmasıdır. Ancak bazı durumlarda böbrek boyutları normal ve normalden de büyük olabilmektedir. Bu durumda böbrek biyopsisinden faydalanılır.
Kan üre azotu ve kreatinin düzeylerinde yükselme veya kreatinin klirensinde azalmanın belirlenmesi ile böbrek yetmezliği tanısı konulabilir. Tanı koymada laboratuvar bulgularından da yaralanılır ve aşağıdaki elektrolit düzeyleri gözlenir.
- Serum potasyum düzeyi yükselir,
- Serum sodyum düzeyi düşer,
- Metabolik asidoz vardır,
- D vitamini eksikliği ile birlikte hipokalsemi vardır,
- İdrarla atılamadığından hiperfosfotemi vardır,
- Hipermagnezyunemi vardır,
- Aliminyum yüksekliği vardır.
Tedavi
KBY’de konservatif ve renal replasman (diyaliz ve tranplantasyon-organ nakli) tedavi ilkeleri uygulanır. Ayrıca protein kısıtlanır. Protein kısıtlaması ile birlikte serum seviyeleri yükselmiş olan elektrolitler de kısıtlanır.
Akut Glomerülonefrit (AGN)
Böbrek glomerüllerinin yaygın iltihabi bir hastalığıdır. Genellikle çocukluk ve gençlik çağında ve 50 yaşın üzerinde görülür. Hastalığın birçok nedeni vardır. En sık geçirilmiş bir A grubu beta hemolitik streptekok enfeksiyonundan sonra görülür. Bu duruma poststreptekoksik glomerülonefrit denir. Burada en sık karşılaşılan poststreptekoksik glomerülonefritten bahsedilecektir.
Etoloji 
Akut poststreptekoksik glomerulonefrit çoğunlukla tonsilit, kızıl gibi bir streptokok hastalığından 1-6 haftalık latent döneminden sonra gelişir. A grubu beta hemolitik streptekokun nefrotoksijenik “M” tipi ile olur. Streptokok antijeni ile buna karşı oluşan antikorların, böbrek glomerüllerine oturması sonucu orada enflamasyon meydana gelir.
Belirti ve bulgular
Geçirilmiş enfeksiyon ve nefritin başlaması arasında 1-6 haftalık bir latent dönemi vardır. Bu dönemde hastada böbrek hasarı oluşmaya başlar. Oligüri, ödem (özellikle göz kapaklarında, el ve ayaklarda) ortaya çıkar ve anemi gelişir. İdrarda bol miktarda eritrosit (hematüri) ve protein (proteinüri ) görülür. İdrar retensiyonu ağır ise kan hacminde artış ile hipertansiyon gözlenir. Hipertansiyona bağlı olarak baş ağrısı ve görme bozukluğu ortaya çıkar. Kanda üre ve diğer azotlu maddeler artar (azotemi- üremi).
Tanı için en çok idrar ve kan tetkiklerine başvurulur.
- Glomerüler filtrasyon hızında azalma gözlenir.
- İdrar dansitesi yükselir.
- Kanda ise ASO (anti streptolizin O) yükselir; bu durum streptekoklara karşı antikor varlığını gösterir.
- CRP (C reaktif protein),
- Sedimantasyon, BUN ve kreatinin yükselir.
- Kesin tanı için biyopsi yapılabilir.
Komplikasyonlar
Hipertansif ensefalopati, konjestif kalp yetmezliği, kronik glomerülonefrit, kronik böbrek yetmezliği, pulmoner ödemdir.
Tedavi
Çoğunlukla septomatik tedavi uygulanır. Enfeksiyon devam ediyorsa antibiyotik tedavisi verilir. Ödem ve hipertansiyon tedavisi için sodyum ve protein alımı kısıtlanır. Ödem için diüretikler verilir. Oluşabilecek pulmoner ödem ve kalp yetmezliği belirtileri yakından izlenir. İyileşmeyen vakalarda kronik glomerülonefrit ile kronik böbrek yetmezliği gelişir.
Kronik Glomerülonefrit (KGN)
Kronik glomerulonefrit, akut ya da subakut (uzun süren) bir nefriti izleyen glomerüllerin yaygın sertliği (skleroz) ile kendini gösteren bir sendromdur.
Glomerüllerde yavaş ve artan harabiyet nedeniyle kronik böbrek yetmezliği görülür.
Etyoloji
Etyolojisinde genellikle primer glomerüller hastalık mevcuttur. Bağışıklık sistemine bağlı sebepler de etyolojisinde yer alır. Akut glomerülonefritin sık tekrarı ya da hiperlipidemi, hipertansif nefroskleroz sonrasında da gelişebilir.
Böbreklerde skleroza bağlı böbrek fonksiyon bozuklukları ve böbrek korteksinde küçülme gözlenir. Glomerüller sertleşerek tübüller atrofiye uğrar. Böbrek yetmezliğine varan glomerüller hasar oluşur.
Belirti ve bulgular
Hastalık sinsi geliştiği için başlangıç zamanı saptamak güçtür. Hipertansiyon, üriner septomlar (bulantı, kusma, kaşıntı, halsizlik), noktüri, ödem ve hematüri görülebilmektedir. Proteinüri, eritrosit silendirleri ile karekterizedir.
Kan ve idrar tetkikleri rutin tanı işlemleri içerisinde yer alır. BUN, kreatinin, ürik asit yükselir, serum kalsiyum düzeyi düşer. Göğüs grafisi, EKG ve elektrolit düzeyleri kontrol edilir.
Böbrek biyopsisi, histopatolojik incelemeler yapılarak tanı konulur.
Tedavi
Tedavi septomatiktir. Proteinden kısıtlı diyet verilir. Ödem ve hipertansiyon için tuz kısıtlaması yapılır. Hastalar hemodiyaliz veya periton diyalizine alınır.
Nefrotik Sendrom
Proteinüri, yaygın ödem, kan proteinlerinde azalma (hipoalbüminemi), kan lipid ve kollesterol yükselmesi ile kendini gösteren semptomlar grubuna nefrotik sendrom denir.
 Etyoloji
Etyoloji
Etyolojisinde akut gromerülonefrit sık görülür. Glomerüler kapillerindeki geçirgenliğin artması, hastalığın gelişimine sebep olur. Bazal membrandaki genişlemeler sonucu proteinler membran dışına çıkar ve idrarda bol miktarda protein gözlenir.
Nefrotik sendromun nedenleri arasında diabetus mellitus, alerjik reaksiyonlar, enfeksiyonlar, lenfomalar, ilaçlar, konjenital nefrotik hastalıklar sayılmaktadır.
Belirti ve bulgular
İştahsızlık, halsizlik, anemi, sabahları göz kapağında, sonraki zamanda bacakta biriken, basmakla iz bırakan ödem, cilt renginin açık sarı renk alması, karın ağrısı ve karın şişmesi, sternum arkasında ağrı, köpüklü idrar yapma, proteinüri, kanda kolestrol yüksekliği, kas erimesi ve hipoalbüminemi görülür.
Tanı için kan ve idrar testleri yapılmaktadır. Ağır proteinüri en belirgin bulgudur. Kanda albümin, sodyum potasyum düzeylerine bakılmalıdır. Lipidemi kontrolü yapılmaktadır. Kesin tanı için böbrek biyopsisi yapılır.
Komplikasyonlar
Enfeksiyonlar; tromboembolik olaylar, malnutrisyon, atheroskloroz, böbrek yetmezliğidir.
Tedavi - Kortikosteroid ilaç tedavisi yapılır,
- Ödem için diüretikler verilir.
- Protein miktarı normal tutulur.
- Ödem süresince tuzdan kısıtlı diyet, yatak istirahati verilir.
- Her gün 24 saatlik idrarda protein miktarına bakılır (Esbah tüpünde).
- Düzenli kilo kontrolü yapılır,
- Tansiyon ölçümü düzenli yapılır.
- Hastanın aldığı-çıkardığı sıvı miktarı kontrol edilir,
- Cilt bakımına özen gösterilir.
Renal Tübüler Hastalıklar
Tübülointerstisyel nefritler (TİN) olarak bilinen tübüler hastalıklar akut ve kronik olarak gelişebilir. Tübüler hücrelerde eozinofil ve diğer hücre infiltrasyonu mevcuttur. Kronik TİN durumunda ise fibrozis ve atrofi mevcuttur. Akut TİN ilerlemesi ile kronik TİN gelişir.
Tübülüslerin tutulumu ile birlikte hastada emilim bozuklukları oluşur. Sodyum emilim bozukluğu, potasyum ve hidrojen sekresyonunda bozukluklara neden olur.
Etoloji
Akut ve kronik Tübülointerstisyel nefrit nedenleri;
- Enfeksiyonlar,
- Metebolik hastalıklar,
- Sistemik ve immünolojik hastalıklar,
- Tümörler,
- Vasküler hastalıklar.
Belirti ve bulgular
Hastada ateş, akut böbrek yetmezliği bulguları, piyüri, hematüri, ciltte döküntü, proteinüri ve periferik kanda eozinofil görülür.
Klinik bulgularla birlikte hastanın öyküsünde ilaç, enfeksiyon vb. olması, kan ve idrar tetkiklerinin yapılması ile eozinofilüri, eozinofili, tübüler proteinüri belirlenmesi ile tanı konulabilir. Ayrıca renal anjiyografi ve renal biyopside faydalı olur.
Komplikasyonlar
Metabolik asidoz, hipertansiyon, böbrek yetmezliği, anemi kemik hastalığı görülebilir.
Tedavi
Altta yatan hastalığın tedavisi ve semptomatik tedavi (sodyum ve bikarbonat replasmanı, hiperpotasemi tedavisi), steroid, D vitamini replasyon tedavisi uygulanmaktadır. Böbrek yetmezliği gelişmiş ise konservatif tedavi yapılır.
Renal Vasküler Hastalıklar
Renal arterlerin tromboembolik oklüzyonu (tıkanma), renal arter stenozu ve renal ven trombozudur.
- Renal arterlerin tromboembolik oklüzyonu; renal arter veya dallarında tromboz ve sistemik trombo emboliler sonucu gelişir. Embolilerin sebebi ise çoğunlukla arteriyel fibrilasyon ya da abdominal aortaya yapılan invaziv girişimlerdir.
Klinik olarak böbrek taşı belirtileri gösterir.
Tanıda, renal anjiografi önemlidir.
Tedavide, trombo embolik vaskülarizasyon uygulanır.
- Renal arter stenozu (RAS); hipertansiyonların %2-4’ü renal arter stenozuna bağlıdır. Sebebi ise yaşlılarda arteroskleroz, genç bayanlarda fibromüsküler dispilazidir.
- 55 yaş üzeri hastadaki hipertansiyon,
- 30 yaştan küçük bayanlarda başlayan hipertansiyon,
- Kontrol ve tedavi edilemeyen hipertansiyon,
- Fizik muayenede renal arter üzerinde duyulan üfürüm renal arter stenozunu düşündürmelidir.
Tanı için sintigrafi ve anjiyografi kullanılır. Tedavide ise ilaç, balon anjiyoplastisi ve damar cerrahisi uygulanır.
- Renal ven trombozu; en sık sebebi nefrotik sendromdur. Travma, tümör, gebelik, dehidratasyon da nedenler içindedir.
Tek veya iki taraflı gelişebilir. Böbrek fonksiyonlarında bozukluk, proteinüride artış, böbrek boyutlarında artış vardır.
Tanıda IVP ve MRI (manyetik rezonans görüntüleme) yöntemleri kullanılır. Tedavide antikuagülanlar tercih edilir.
Böbrek Taşları
Böbrek taşı oluşumu; kristeloidlerin konsantrasyonunun artması, idrar volümde azalma ve kristeloidlerin çözünürlüğünü azaltan pH değişiklikleri ile meydana gelir. Böbrek taşları, idrarla atılamayan ve biriken kristaller nedeniyle oluşur. Görülme oranı sıktır.
Üriner sistem taşlarından bir kısmı üretere geçemeyecek büyüklükte olduğundan renal pelvislerde ve kalikslerde kalır. Buna nefrolitiyazis denir. Genellikle tam olmayan tıkanıklığa neden olurlar. Taş oluşumuna bağlı olarak böbrek şişmesi, böbrek iltihaplanması ve böbrek pelvisini tutan hastalıklar gelişebilir.
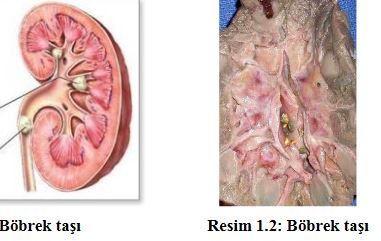
Etyoloji
Taş oluşumunda genetik, coğrafik özellikler, beslenme alışkanlıkları yer almaktadır. Böbrek taşları;
- Kalsiyum oksalat
- Magnezyum sülfat
- Ürik asit taşları
- Sistin taşlarından oluşur.
Belirti ve bulgular
Aralıklı olarak bel ve böğür (yan) ağrısı en çok görülen belirtidir. Taşın ilerlemesi ile ağrı, karın ve kasıklara kadar ilerler. Hematüri, disüri, bulantı, kusma görülür. Taş, idrar yollarını tıkamış ise anüri görülebilir.
Tanı
Anamnez, fizik muayenesi, idrar tetkiki, direkt üriner sistem grafisi, IVP, ultrasonografi ve tomografi ile konulur.
Çoğu böbrek taşı kendiliğinden düşer. Taşın düşmediği durumlarda;
- Kendiliğinden düşmesi için sıvı yüklemesi yapılabilir,
- Şok dalgası ile taşlar kırılarak düşürülmesi sağlanabilir,
- Cerrahi yollarla taş alınabilir (laparaskopik veya klasik açık cerrahi yöntemlerle).
Böbreğin Kistik Hastalıkları
Böbrek kistleri tek yada her iki böbrekte bulunabilen, içleri sıvı dolu keseciklerdir. Böbreklerdeki kistler iyi huyludur. Böbrek dokusuna basınç yaparak böbrek fonksiyonlarını bozarlar.
Böbreklerdeki kistler aşağıda sınıflandırılmıştır.
- Basit kistler: En sık rastlanan kistik hastalıklardır. Genellikle asemptomatiktir. Semptomatik durumlarda hematüri, ağrı ve hipertansiyon görülür. Tedavi gerektirmez. Nadiren aspirasyon ve cerrahi işlem gerektirir.
- Kazanılmış renal kistik hastalık: Hemodiyaliz hastalarında sık görülür. Kistler genelde birden çoktur. Asemptomatik olabildiği gibi ağrı, hematüri, enfeksiyon ve kanama olabilir. Malign dönüşüm söz konusu olabilir.
- Yetişkin tip polikistik böbrek hastalığı: Yetişkinlerde görülen herediter böbrek hastalığıdır. Karın ve yan ağrısı, hematüri, baş ağrısı, noktüri, poliüri, pollaküri, dizüri en sık görülen semptomlarındandır. Bu hastalığa, gastrointestinal sistem, kardiyovasküler sistem oluşumları gibi böbrek dışı tutulumlarda eşlik edebilir
- Medüller kistik hastalık: Medüller ve kortikomedüller bölgede kist oluşumu ile karakterizedir. Böbrekler normalden küçüktür. Tuz kaybettiren nefropatiye ve ilerleyici böbrek yetmezliğine neden olabilir.
Poliüri, noktüri, su ve sodyum kaybı, saç, retina anormallikleri bulunabilir. Tanıda böbrek biyopsisi önemlidir. Özel bir tedavisi yoktur. Komplikasyonlara yönelik tedavi de uygulanır.
- Medüller sünger böbrek: Kistler medüllanın toplayıcı kanalındadır.
Hiperparatroidi ile birlikte görülür. Tekrarlayan taş, hematüri, enfeksiyon en önenli bulgusudur. Tuz kaybettiren nefropatiye neden olabilir. Radyolojik olarak fırçamsı görüntü ve taş birikintileri ile karekterizedir. Özel tedavisi yoktur.
Tanı için aile öyküsü, klinik bulgu, görüntüleme yöntemleri, genetik değerlendirme böbrek ve karaciğer biyopsileri kullanılabilir.
Komplikasyonları; enfeksiyon, taş oluşumu, hipertansiyon ve kanamalardır.
Tedavide, yetmezliği önleyici ve geciktirici tedavi uygulanır. Diyet, aldığı-çıkardığı sıvı takibi, tansiyon takibi yapılarak hasta yakından izlenir.
Böbrek Tümörleri
Böbrek tümörlerinden bening olarak en sık renal adenom görülür. Renal cell kanser- Ca (adeno Ca, hipernefroma, grawitz tümörü) ise en sık görülen maling tümördür
 Etyoloji
Etyoloji
Genetik ve çevresel faktörler, beslenme alışkanlıkları, sigara kullanımı, petrokimya ürünleri ile temas, radyoaktiviteye maruz kalma gibi durumlar tümör oluşumunda etkili olmaktadır. Yetişkin tip polikistik hastalıklar, atnalı böbrek anomalileri olanlarda da sık olarak böbrek tümörleri görülmektedir.
Klinik olarak en sık hematüri gözlenir. Karın ağrısı, kitle hissedilmesi, anemi, yorgunluk, kilo kaybı sık görülür. İleri evrelerinde, metastaza bağlı belirti ve bulgular gözlenir. En sık akciğere metastaz yapar.
Tanı
Fizik muayenede kitlenin hissedilmesi, idrar tetkiki, hematolojik incelemeler, renal anjiografi, akciğer grafisi, abdominal tomografi, kemik sintigrafisi, MRI ile tanı konulabilmektedir.
Tedavi
Tümörün büyüme ve metastaz durumuna göre cerrahi yöntemle radikal nefrektomi yapılır. Kemoterapi, radyoterapi ve immünoterapi uygulanır.
Prognoz; lokalize tümörlerde radikal nefrektomi ile 5 yıllık yaşam şansı vardır. İlerlemiş evrelerde bu şans %5-15 arasıdır.
Toksik Nefropatiler
Belirli bazı ilaçların ve toksinlerin etkisi ile meydana gelen önlenebilir hastalıklardır. Çeşitli şekillerde görülebilir. Bunlar;
- Akut böbrek yetmezliği,
- Kronik böbrek yetmezliği,
- Nefrotik sendrom,
- Tubulo-interstisyel disfonksiyon,
- Sıvı elektrolit ve asit- baz metebolizması bozukluklarıdır.
Nefrotoksik maddeler böbrekte farklı mekanizmalarla hasar oluşturur. Bazı ilaçlar birden fazla mekanizma ile bir veya birden fazla hastalığa sebep olabilir.
İlaçlara bağlı nefrotoksisitenin sıklığı ve şiddeti,
- Altta yatan böbrek hastalığı,
- Hipovolemi, hipotansiyon,
- Hipopotosemi,
- İleri yaş
- Birden fazla ilaç kullanımı gibi durumlarda artar.
Sık görülen toksik ajanlar ve gelişen nefropatiler şunlardır;
- Aneljezikler; aneljezik nefropatisi yapar. En çok nonsteroid antiiflamatuar ilaçlara (NSAİİ) bağlı gelişebilir.
- Antibiyotikler; aminoglikozidler, asiklovir, vankomisin, sülfanamidler gibi ilaçlar nefrotoksik etki oluşturabilmektedir.
- Kontrast maddeler, radyasyon ve ağır metaller de nefrotoksik etkilidir.
Toksisite genelde geri dönüşümlüdür. Fakat neden olduğu hastalıkların özellikleri de sonucu etkilemektedir. Çeşitli sıvı ve ilaç tedavileri uygulanır. İlerlemiş toksisite durumlarında hemodiyaliz veya periton diyalizi uygulanabilir.
Yoğun bakım, anestezi ve diğer kliniklerde hasta tedavi protokolleri planlanırken hastanın renal sistem özellikleri ile uygulanacak ilaçların özellikleri göz önünde bulundurulmalıdır.
kaynak: Üriner Sistem Hastalıkları

 Böbrek Hastalıkları
Böbrek Hastalıkları