AŞILAR (= AKTİF BAĞIŞIKLAMA)
Tanım: Organizmaya uygun yolla verildiğinde bağışık yanıt oluşturarak, canlının infeksiyon hastalıklarından korunmasını sağlayan maddelere aşı denir.
Aşı olarak verilen maddeler antijenik yapıdadırlar. Organizmada hümoral veya hücresel bağışık yanıt (veya herikisini de birden) oluşturarak hastalığı geçirmeden, fakat infeksiyon hastalığını geçirmişcesine koruma sağlarlar.
Aşı Çeşitleri
Dört çeşit aşı vardır.
- Cansız (ölü) mikrop aşıları
- Canlı (atenüe) mikrop aşıları
- Mikrop ürünlerinden hazırlanan aşılar
- Biyoteknolojik aşılar
Cansız (ölü) Mikrop Aşıları
Çeşitli yöntemlerle öldürülmüş bakteriler ile inaktive edilmiş virüs aşılarıdır. Bakteri veya virüslar laboratuvarlarda üretildikten sonra 1 cm3 s ıvıda belirli sayıda mikrop olacak şekilde sulandırılarak ısı, formaldehit, fenol, aseton, ultraviyole gibi etki veya maddelerle öldürülürler. Bu öldürülme veya inaktivasyon işleminde genellikle mikrop bütünlüğü ve anti-jenik yapı bozulmaz.
Cansız mikrop aşıları parenteral yollardan uygulanırlar. Genel olarak ilk verilişten 4 gün sonra antikorlar görülmeye başlar. Ancak ilk uygulamada oluşan antikorlar koruyucu düzeyde değildirler. Bu nedenle 2. kez ve 3. kez, hatta bazan daha çok sayıda aşılama ile bağışıklık düzeyini arttırmak gerekir. Cansız mikrop aşılarının koruyuculuk süresi diğer aşılardan daha kısadır. Aşağıda cansız mikrop aşılarına birkaç örnek verilmiştir.
- Ölü bakteri aşıları : Tifo, paratifo, kolera, boğmaca, veba, salgın tifüs aşıları
- İnaktive virüs aşıları : Çocuk felci (Salk tipi) , kuduz, influenza (Grip) aşıları gibi.
Canlı (Atenüe) Mikrop Aşıları
Antijenik niteliği bozulmadan, hastalandırıcılık özelliği (=virülansı) ortadan kaldırılan veya virülansı yavaşlatılan mikroplardan hazırlanan bu aşılara canlı atenüe aşılar denir.
Atenüe aşılar organizmaya çeşitli yollarla verilebilirler. Bu tip aşılar organizmada, sessiz veya çok hafif seyirli bir infeksiyon oluşturarak doğal infeksiyona benzer nitelikte bir bağışıklık oluştururlar. Aşı hastalığı da denen bu infeksiyon bazı aşılarda açıkça görülebildiği halde (BCG aşısında), bazı aşılarda hafif bir hastalık (kızamıkçık aşısında), bazılarında ise tamamen belirtisiz (çocuk felci aşısında) seyir gösterir.
Canlı mikrop aşıları daha çok hücresel bağışık yanıt oluştururlar ve koruyuculuk süreleri de daha uzundur. Özellikle bazı atenüe virüs aşıları (örn. kızamık, kızamıkçık, kabakulak gibi) tek bir doz ile ömür boyu bağışıklık sağlayabilirler. Bazı örnekler aşağıda verilmiştir.
- Canlı (atenüe) bakteri aşıları : BCG Verem Aşısı
- Canlı (atenüe) virüs aşıları : Sabin tipi çocuk felci aşısı, Sarı ateş , kızamık, kızamıkçık, kabakulak.
Mikrop Ürünlerinden Hazırlanan Aşılar:
Toksoid (Anatoksin) aşılar:
Difteri ve tetanoz gibi bakteri toksinleriyle meydana gelen hastalıklardan korunmada kullanılan aşılardır. Bakteri toksini saf olarak elde edilir ve daha sonra ısı veya formol ile muamele edilerek (% 0,3 - 0,4 oranında formol eklenerek 37°C'de 3-4 hafta bekletilir) zehir etkisi giderilmiş, fakat antijen yapısı bozulmamış toksoid (anatoksin) ler aşı olarak kullanılır.
Toksoid aşılar daha çok hümoral bağışık yanıt oluşturarak antikorlarla (= antitoksinlerle) koruma sağlarlar.
Mikropların belirli bir kısmından hazırlanan aşılar: Bazı infeksiyon hastalıklarında, etken mikrobun belirli bir parçasından (örneğin HBs Ag partikülleri, N. meningitidis'in hücre duvar polisakkariti gibi) hazırlanan aşıların daha iyi koruyucu etki yaptığı araştırmalarla gösterilmektedir.
Biyoteknolojik Aşılar
Aşılamada bazı sorunların yaşandığı infeksiyon hastalıklarında, daha etkili ve yan etkileri daha az olan aşıların elde edilmesi için yeni, moleküler biyoteknoloji kullanılmaktadır. Bu tekniklerle hazırlanan aşılar:
- Rekombinant DNA Aşıları: Bu teknikle mikropların bağışıklıkta etkili olan proteinlerini kodlayan genleri ayırdedilir ve bu genler bir taşıyıcı hücreye aktarılarak, orada bol miktarda sentezlettirilirler. Örneğin Hepatit B virusunun yüzey antijenini (HBsAg) kodlayan gen bir maya hücresine aktarılarak çokça elde edilir ve aşı olarak kullanılır (Rekombinant HBV aşısı). Rekombinant DNA tekniğinin bir başka uygulaması, elde edilen "aşı geni"nin taşıyıcı bir viru- sa (örneğin herpes viruslara) rekombine edilmesidir.
- Sentetik peptid aşıları: Bu teknikle, bağışıklıkta etkili olan proteinlerin, aminoasit sıralaması belirlenir ve bu proteinler laboratuvarda sentetik olarak sentezlettirilirler. Örneğin, kolera toksini, streptokok M proteini aşıları gibi.
- Mutant Aşılar: Canlı mikrop aşıları hazırlanırken uygulanan eski virulans azaltma yöntemleri yerine, biyoteknoloji ile patojen mikroplardaki virulans genleri yok edilerek "aviru- lan mutant" suşlar ile atenüe aşılar hazırlanabilmektedir. Örneğin V.cholerae bakterisinde toksini kodlayan genin yok edilmesi gibi.
- Anti idiotip Aşılar: Antikorlar aracılığı ile gerçekleştirilen yeni bir aşı tekniğidir.
AŞILAR İLE İLGİLİ BAZI TANIMLAR
- Primovaksinasyon: Belirli bir aşı ile daha önce hiç aşılanmamış bir kişiye aşının ilk uygulanışına primovaksinasyon denir.
- Rapel: Primovaksinasyonla sağlanan bağışıklığın, etkin bir düzeyde devam etmesini sağlamak ve bağışıklığı pekiştirmek için belirli zaman aralıkları ile yapılan aşı tekrarlarına ra- pel denir.
- Monovalan Aşı: İçinde tek bir çeşit mikrop veya tek bir çeşit antijen bulunan aşılardır. Örnek: Kızamık aşısı, kabakulak aşısı gibi.
- Polivalan (=Karma) Aşı: Ölü bakteri aşılarından veya toksoid aşılardan birkaç tanesi karıştırılarak elde edilen aşılardır. Karma aşıların hem uygulaması daha kolay, pratik ve zaman kazandırıcıdır, hem de tek tek uygulamalara göre daha güçlü bağışıklık kazandırırlar. Örnek: Difteri - Boğmaca - Tetanoz (DBT) aşısı.
- Aşının Koruyuculuk Değeri: Aşılardan beklenen sonuç, canlıyı infeksiyona karşı en iyi derecede korumasıdır. Bir aşının koruyuculuk değeri; aşılı canlıların, aşılı olmayanlara göre o infeksiyona karşı gösterdikleri direnç oranı ile ifade edilir. Böyle bir direnç oranı elde edebilmek için de geniş kitle uygulamalarına ve zaman içinde bunların deneysel olarak sonuçlarının hesaplanmasına gerek vardır. Bu da oldukça güç ve zaman alıcıdır. Ancak aşının koruyuculuk değerinin anlaşılmasında, oluşturduğu hümoral ve hücresel bağışık yanıtın ölçülmesi yararlı olabilir. Örneğin, ölü ve toksoid aşılarda antikor düzeyi bir fikir verebilir.Bazı canlı aşılarda da, oluşan hücresel bağışık yanıtın ortaya çıkarılmasında deri testleri yararlı olmaktadır. Örneğin BCG aşısından sonra PPD testi gibi.
- Aşının Koruyuculuk Süresi : Aşıların koruyuculuk etkilerinin ne kadar zaman devam ettiğini anlatan bir terimdir. Koruma süresi uzun olan aşılar iyi aşılardır. Canlı (atenüe) mikrop aşıları, koruyuculuk süresi en uzun olanlardır.
AŞILARIN UYGULANMASI İLE İLGİLİ ÖZELLİKLER
Bir aşının beklenen sonucu verebilmesi için yeterli dozda, yeterli sayıda ve uygun zaman aralıkları ile ve usulüne uygun teknikle yapılması gerekir.
Aşıların Verilme Yolları :
Aşılar özelliklerine göre organizmaya çeşitli yollardan verilebilirler. Bu yollar şunlardır.
- Buruna damlatmak
- Buruna püskürtmek
- Ağızdan verilerek (oral)
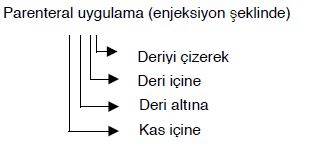
- Aşı enjeksiyon şeklinde uygulanıyorsa (özellikle deri altı veya kas içi) damara rastlamamasına özen gösterilmelidir. Çünkü damar içine aşı uygulaması yapılmaz. Nedeni de hem aşının bağışıklama gücü azalır, hem de yan etki daha fazla görülür.
- Enjektör iğnesi batırıldıktan sonra, piston geri çekilir, kan gelirse, çıkarılır ve işlem tekrar yapılır.
- Kas içi uygulamalarda iğne uzunluğu yeterli olmalıdır. Çünkü bu tür aşılar adjuvan madde katkılıdır ve gerektiği kadar derine yapılmayıp yüzeysel verilirse (örneğin deri altına), doku nekrozu meydana getirirler. Kas içi aşı uygulamalarında uyluk veya deltoid ile kalça bölgesi tercih edilmelidir. Ancak kalça bölgesinde hem siyatik sinire zarar verme ihtimali vardır, hem de yağ dokusu içine injeksiyon ihtimali fazladır.
- Parenteral aşı uygulamalarında en iyi yolun deri içi olduğu, aynı miktar antijenle daha erken ve daha güçlü bağışık yanıt oluştuğu ileri sürülmektedir. Bu konuda yoğun araştırmalar devam etmektedir.
- Özellikle ağızdan ve burun yolu ile verilen aşıların geniş kitle aşılamalarında kolay uygulanma üstünlükleri vardır.
- Aşılama Yaşı: Aşı genellikle bir infeksiyonun daha sık görüldüğü yaşta uygulanır. Ancak aşılamalarda yaşın diğer önemli bir yanı da uygulanan aşının yaşa bağlı yan etkilerinin azlığı veya çokluğudur. Örneğin 40 yaşın üzerinde tifo aşıları yan etkilerinin çok fazla olması nedeniyle yapılmamaktadır. Boğmaca, çocuk felci ve difteri erken çocukluk döneminde (hatta bebeklikte) çok sık görülür. Bu nedenle bu hastalıkların aşılarına doğum sonrası hemen uygulanmaya başlanır. Diğer taraftan tehlikesi kalmadığı için de 6 yaşından sonra boğmaca aşısı yapılmaz. Kızamıkçık aşısının da buluğ çağından önce kız çocuklarına uygulanmış olması gerekmektedir. Ayrıca bazı aşıların, erken çocukluk döneminde uygulandıklarında beklenen korumayı sağlamadıkları, daha büyük çocuklarda ise başarılı sonuç verdiği gözlenmektedir. Aşılama yaşı ile ilgili örnekler daha da arttırılabilir.
- Aşılama Riski: Aşı ile sağlanacak yararın, aşının neden olacağı risklerle karşılaştırılması gerekir. Özellikle riski büyük olan aşıların uygulanmasında bu konu titizlikle düşünülmelidir. Gebe bir kadına canlı (atenüe) kızamıkçık aşısı yapılması fetüste anomalilere yol açar. Bu durumda aşı yapmanın tehlikesi, kızamıkçık hastası ile temas etmiş bir gebe kadının hastalığa yakalanma ihtimalinden çok daha fazladır.
Aşının Kalite Özellikleri
Uygulanacak aşının kalite özelliklerinin bozulmamış olması gerekmektedir. Bu amaçla şu noktalara dikkat edilmelidir.
- Aşının içindeki antijenik madde bozulmamış olmalı veya canlı aşı ise içindeki mikrop ölmemiş olmalı veya bunların miktarında azalma olmamalıdır.
- Dışardan başka mikroplarla kontamine olmamalıdır. Homojen bir bulanıklığı olmalı, çöküntü, partikül bulunmamalıdır.
- Aşılar stabil olmalıdır. Aşılarda stabiliteyi sağlamak için de aşılar çok iyi korunmalıdır. Ölü aşılar ile BCG +2°C ile 8°C'de saklanır. Canlı virus aşıları -15C° ile -20°C'de saklanır. DBT ve TT aşıları dondurulmaz. BCG karanlıkta tutulmalıdır.
- Aşıların bozulmaması için içine koruyucu maddeler ve antibiyotikler konulabilmektedir.
- Liyofilize aşılar (soğukta, vakum altında suyunun buharlaştırılarak kuru toz haline getirme) en sağlıklı korunabilen ve uzun süre stabilitesi bozulmayan aşılardır.
- Ancak yine de her aşı ürününün bir kullanım ömrü ve son kullanma tarihi olmalıdır. Bayat veya stabilitesi bozulmuş aşılar kesinlikle kullanılmamalıdır.
AŞILAMADA DİKKAT EDİLMESİ GEREKEN DURUMLAR
Aşıların Yan Etkileri
Aşılarda az veya çok bazı yan etkiler görülebilir. Bu yan etkiler yerel (lokal) veya yaygın olabilirler. Ayrıca yan etkiler doğrudan aşı maddesi ile ilgili olabileceği gibi, aşı içindeki katkı maddelerine karşı da olabilmektedir. Yan etki ihtimali nedeniyle aşı uygulaması yapılırken daima önceki aşılamaların reaksiyonları hakkında bilgi alınmalıdır.
- Yerel (lokal) Aşı Reaksiyonları : Enjeksiyon şeklinde yapılan aşılarda o bölgede ısı artışı, kızarıklık, şişlik, ağrı, bazen de bölgesel lenf bezlerinde şişlik olabilir. Özellikle tekrarlanan aşılarda, aşı rapellerinde (Örneğin difteri ve tetanoz aşılarında) giderek artan ciddi, lokal reaksiyonlar oluşabilmektedir.
- Hafif Sistemik Aşı Reaksiyonları : Kırıklık hissi, hafif ateş, bulantı, kusma gibi aşı içindeki yabancı proteinlerin neden olduğu reaksiyonlardır.
- Ağır Sistemik Aşı Reaksiyonları : Daha nadir meydana gelir. 40°C veya daha yüksek ateş, yüksek sesle uzun süre ağlama, konvülziyonlar görülebilir.
- Allerjik Aşı Reaksiyonları ve Odak (organ) Reaksiyonları : Nadir de olsa aşı uygulamalarından sonra anaflaktik şok tipinde oldukça ciddi allerjik reaksiyonlar oluşabilir (Buna Aşı Şoku da denir). Ayrıca ekzema, astım gibi allerjik hastalıklar varsa, bunlar tekrarlayabilir. Bazı aşılardan sonra ise (Örneğin Semple tipi kuduz aşısı) allerjik en- sefalit meydana gelebilir. Özellikle tifo aşılarından sonra görülen tüberküloz odaklarının alevlenmesi veya böbrek hastalıklarının tekrarlaması önemli organ reaksiyonlarıdır.
Aşılama Kontrendikasyonları
- Direnci Düşük Kişiler : Aşı infeksiyonunu sınırlandırma yeteneği olmayan, immünitesi düşük kişilere aşı uygulanmamalıdır. Canlı aşılar bu kişilerde ciddi, hatta ölümcül hastalık yapabilirler. Aşılanması riskli, immünitesi düşük kişilere örnekler yandaki kare içinde verilmiştir.
- Gebeler : Gebelere (özellikle canlı) aşı yapılmamalıdır. Sadece yenidoğan tetanozunu önlemek için, riskli bölgelerde tetanoz toksoid aşısı gebeliğin 4. ayında uygulanabilir.
- Kronik Organ Hastalığı Olanlar : Kronik organ (kalp, böbrek, karaciğer ve sinir sistemi) hastalığı olanlara aşı uygulanmamalıdır.
- Ateşli Hastalar : Ateş varlığında ve tüm infeksiyon hastalıklarının seyri ve nekahatleri sırasında aşı uygulanmaz. Özellikle grip, kızamık, tifo, viral hepatit gibi immün sistemin baskılandığı hastalıklarda, üç ay geçmeden aşı yapılmamalıdır.
- Kanserli hastalar
- Malign kan hastalığı olanlar
- Dalağı alınmış kişiler
- Kaşektikler
- Doğuştan veya sonradan immünitesi bozulmuş kişiler
- İmmün sistemi baskılayıcı tedavi alanlar
Örn. :
– Radyoterapi
– Sitostatik ilaç (Ca ilacı)
– Immünosüpresif ilaç
– Kortikosteroid
- Yaşla İlgili Kontrendikasyonlar : 40 yaşın üzerinde tifo ve difteri, 2 yaşın altında tifo ve sarı ateş, prematürelere BCG aşısı yapılmamalıdır.
- Diabetes Mellitus (şeker) Hastaları: Genelde şeker hastalarına aşı yapılmaz (Tifo aşısı kesinlikle yasaktır) . Şekeri kontrol altında olmak koşuluyla 3 yaşından sonra çocuk felci yapılabilir.
- Allerjik Kişiler :
- Ekzemalı ve deri infeksiyonu olanlara (hatta evinde ekzemalı kişi bulunanlara dahi) çiçek, BCG ve tifo aşıları yapılmaz.
- Allerjik kişiler için aşılama zorunlu olduğunda, aşı dozu parçalara ayrılır, ayrıca duyarsızlaştırma yöntemleri uygulanabilir.
- Aşılar arası Etkileşim : Ölü bir aşı yapıldıktan sonra 5 gün geçmeden yeni bir aşı uygulanmamalıdır. Canlı bir aşı yapıldıktan sonra 1 ay geçmeden yeni bir aşı uygulamamalıdır. Canlı virus aşısı ile birlikte anti-serum aynı anda yapılmaz. Aradan 3 ay geçmesi beklenir. Ölü aşılarda ayrı bölgeden aynı anda anti-serum uygulaması yapılabilir.

 Aşılar
Aşılar